меню
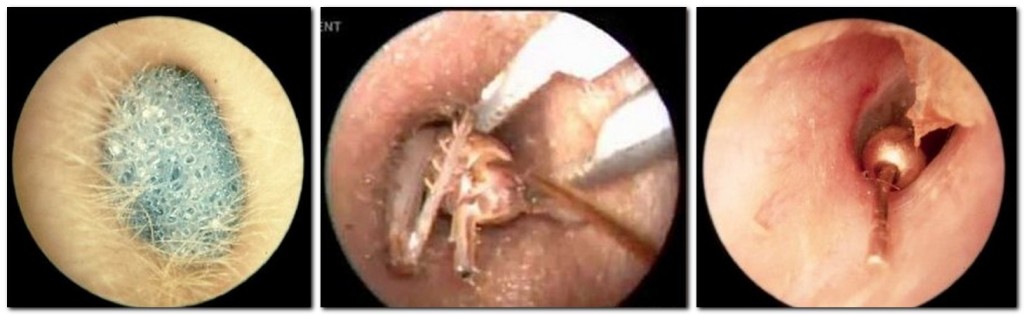
Атерома уха (ЛОР образования)
Вся зона ушного покрова покрыта сальными железами, которые плотно локализуются в заушной зоне, где также формируются липомы, папилломы, фибромы, фурункулы, гемангиомы. Атеромы за местом локализации делятся на атеромы за ухом, атеромы мочки уха, атеромы слухового прохода. Все они характеризуются медленным ростом, доброкачественным течением, но всегда связаны с неприятными ощущениями и проблемами эстетики кожного покрова. Опухоль в области уха диагностируется в 0.2 % случаев от общего количества новообразований доброкачественного течения лицевой зоне. Такая тенденция обусловлена особенностью строения уха, где основной тканью является хрящ, а жировая прослойка, которая располагается в мочке уха, вторичной. В месте локализации большого количества жировой ткани нет хряща, и есть много пространства для разрастания опухоли.
• Нарушение потоотделения. • Округлое образование небольшого или значительного размера.
• Нарушение работы вегетативной нервной системы.
• Нарушение функций внутренних органов.
• Течение себореи головы.
• Угревая сыпь на теле.
• Некорректный пирсинг.
• Течение эндокринных заболеваний, в том числе и сахарного диабета.
• Травмы головы.
• Травмы эпителия уха.
• Рубцовые образования.
• Специфический жирный тип кожного покрова.
• Чрезмерная выработка тестостерона.
• Обморожение, местное или общее переохлаждение.
• Длительное пребывание на солнце.
• Несоблюдение правил личной гигиены.
• Гормональные нарушения.
• Воспалительные процессы сального протока.
• Наследственные факторы.
• Нарушение метаболизма.
• Течение отита.
• При пальпации хорошо прощупывается уплотнение, не связанное с кожным покровом.
• Наличие кашицеобразного секрета внутри капсулы.
• Воспаление и нагноение образования.
• Частые травмы большого образования.
• Болезненный синдром при кантате с воспаленным объектом.
• Образование спайки в зоне увеличения полости кисты.
• Наличие заметного выхода в виде темной точки, при гнойном воспалении выступает белая точка.
• Невозможность собрать кожный покров в складку над образованием.
• Зуд и жжение при разрастании образования.
• Краснота и раздражение кожного покрова.
• Локальное повышение температуры тела.
• Самопроизвольное вскрытие и вытекание содержимого наружу.
• Вторичное инфицирование.
• Головная боль.
• Усталость.
• Мышечная и эмоциональная слабость.
• Тошнота и нарушение работы пищеварительного тракта.
• Образование на мочке преимущественно не болезненное.
• Частые рецидивы образования.
Причины атеромы уха, в том числе атеромы за ухом, атеромы мочки и атеромы слухового прохода, обусловлены сужением протока сальной железы. В результате происходит уплотнение содержимого, а именно кожного жира и серы. Протока полностью закрывается, закупоривается и происходит увеличение образования. Происходит медленное скопление детрита, а именно, эпителиальных клеток, кристаллов холестерина, частиц жира и роговицы. Сначала атерома не видна, но со временем становиться заметной невооруженным глазом, начинает проявляться в клиническом смысле.
Кисты сальных желез (атеромы мочки уха) образуются только в зоне богатой сальными железами, где сальный секрет вырабатывает обильно. Ретенционное новообразование часто образуется спонтанно, провоцирует некоторые неудобства и требует качественной терапии. Лечат атеромы всегда оперативным путем, проводиться обследование пораженного участка, назначаются лабораторные и инструментальные исследования. После определения причины развития уплотнения, проводиться непосредственно удаление. Процедура удаление атеромы осуществляться скальпелем, с помощью лазерного облучения или радиоволн. При этом лазерное удаление и радиоволновая хирургия при атероме считаются наиболее эффективными и безопасными методами. Это современное ноу-хау современной малой хирургии, проводятся повсеместно и приобретают все больше популярности.
Атерома слухового прохода развивается в связи со специфической локализацией желез и волосяных фолликулов. Для создания кисты требуется определенные условия, факторы развития должны воздействовать длительно и не подвергаться коррекции. После выявления такого образования, также проводиться хирургическое удаление. Атерома за ухом также частое явление, связанное с теми факторами этиологии, что и атерома мочки уха. Лечение этого образования должно проводиться своевременно, с помощью хирургических манипуляций.
Атерому удаляют только хирургическим путем, используют для устранения специальные стерильные инструменты. Иногда используются вспомогательные инструменты визуализации или дополнительного свечения. Часто используют аппараты для создания необходимых радиоволн или лазерного лечения.
Удаление атером без операции – это не совсем верная трактовка. Ведь оперативное воздействие проводиться, просто используются методики, которые не травмируют кожный покров и мягкие ткани. После такого радикального воздействия обеспечивается полное удаление капсулы-уплотнения. Косметический результат обеспечивается правильной техники проведения процедуры. Врач должен знать нюансы проведения процедуры соединения тканей, закрытия раны по завершению удаления. При этом должны учитываться индивидуальные особенности организма пациента, его индивидуальные пожелания.
Туалет уха
Заболевания уха довольно распространены, требует специального подхода. Часто диагностика и лечение требует предварительного очищения наружного слухового прохода. Туалет уха представляет собой обработку наружного слухового прохода медицинским работником, в некоторых случаях показано промывание уха в домашних условиях. При воспалительных процессах, нарушение работы секреторной функции происходит скопление серы, корок или гноя в наружном слуховом проходе. Скопления затрудняют осмотр полости с помощью отоскопа или эндоскопа. Очищение проводиться сухим способом или методом продувания. Сухой метод очищения заключается в использовании зонда с нарезкой. На головку зонда размещают кусочек ватного шарика, предварительно смоченного в антисептической жидкости. Метод промывания наружного слухового прохода проводиться с помощью шприца Жане. Предварительно проводиться забор теплой жидкости в шприц. Температура теплой жидкости должная быть в пределах 35-40 градусов, не должна раздражать слизистую и нарушать работу вестибулярного аппарата. После процедуры остатки воды в ухе тщательно удаляют ватным тампоном.
Мокрое промывание уха не проводиться, если существует вероятность перфорации барабанной перепонки. Воздействие жидкости провоцирует воспаление среднего уха, рецидив хронического инфекционного процесса. Используется мокрое промывание все реже, уступая первенство сухому методу. Второй метод позволяет эффективно бороться с ушной серой, удалять инородные предметы, имеет низкий риск инфицирования тканей. Туалет уха часто совмещаться с другими методами, параллельно используется введение турунд в ухо, капли при отите. Часто перед сухим очищением проводиться размягчение серы или улучшение состояния тканей с помощью капель. Капли в ухо подбираются индивидуально, имеют разное действие и должны назначаться врачом отоларингологом.
Туалет уха проводиться также в домашних условиях по назначению лечащего врача. Проявляются действия при подозрении на развитие ушной пробки или инфекционного процесса. Заключается домашнее очищение в гигиенических процедурах с помощью ватных палочек, применении капель для ушей, растворов для промывания. Параллельно проводиться коррекция образа жизни, лечение сопутствующих нарушений или заболеваний, которые провоцируют нарушение естественных процессов. Для мгновенного улучшения состояния достаточно промывать уши пальцами, соблюдать правила по предотвращению травм уха и проникновения в ухо большого количества жидкости.
• Нарушение секреции серы и работы слизистой на выделение серы с уха. • Неправильная гигиена, попытки очищения прохода твердыми ватными палочками, заколками, постоянное расчесывание покровов. Твердые предметы только заталкивают скопления серы вглубь. • Боль в ухе.
• Образование серной пробки различной формы и плотности.
• Проникновение инородного предмета в ухо (насекомых, игрушек, пищи, воды, пыли и прочих объектов).
• Заболевания воспалительного характера со скоплением слизи и гноя в проходе.
• Очищение прохода перед диагностическими манипуляциями.
• Профилактика некоторых патологических процессов уха.
• Гигиена полости уха у ребенка.
• Очищение поврежденных тканей химическими веществами, аллергенами, бытовыми предметами.
• Ношение наушников, бирушь, слуховых аппаратов, неправильное использование ватных тампонов. Происходит неправильное выведение серы и сопутствующих образований в ухе.
• Постоянный контакт с водой, например, во время плавания.
• Проникновение инфекции в ухо через отсутствие лечения ринита, гайморита, фронтита, фарингита, ангины, аденоидов.
• Неправильное питание и как следствие нарушение обменных процессов в организме.
• Снижение иммунитета на фоне хронических инфекционных заболеваний.
• Эндокринные нарушения, например, сахарный диабет.
• Нахождение в запыленных помещениях, где не соблюдается влажность и условия комфортной температуры.
• Врождённые особенности строения уха.
• Опухолевые образования в ухе.
• Неосторожность и рассеянность.
• Возрастные изменения.
• Зуд и раздражение тканей.
• Образование очага инфекции на внешнем ухе (фурункул уха).
• Заложенность уха.
• Нарушение работы вестибулярного аппарата.
• Головокружения.
• Снижение остроты слуха.
• Резонанс собственного голоса в ухе.
• Подозрение на проникновение постороннего объекта в ухо.
Инородные тела ЛОР-органов у детей. Лечение
Оказание помощи по извлечению инородных предметов ЛОР органов – важная и ответственная задача в отоларингологии. Предметы в полстях провоцируют сложные и часто опасные процессы, способны изменить функции системы и нарушить естественный ход работы организма. Инородные тела проникают в дыхательные пути не только детей, неосторожные взрослые также сталкиваются с данной проблемой. Ранняя диагностика позволяет быстро восстановить нормальное состояние, улучшает процесс дыхания и препятствует воспалительному процессу. В пути органов дыхания попадает различные объекты: семечки, пыль, рвота, насекомые, канцелярские принадлежности. Маленькие дети в ходе игры или ради эксперимента сами проталкивают инородные тела в полости или заглатывают их. Проникнуть предметы также могут с вдохом, который бывает при испуге, употреблении пищи, смехе, плаче, падении. Также играют факторы плохого самоконтроля зубочелюстной и дыхательной системы. Иногда другие внешние факторы могут способствовать проникновению предметов. Мелкие насекомые заползают в ухо во время сна и повреждают ткани. Не способны выбраться наружу они проникают вглубь, травмируя все больше элементов системы.
Симптомы процесса разнообразны, преимущественно зависит патологический процесс от характера инородного объекта, величины, плотности, локализации, возраста и общего состояния организма. Клиническая картина часто проявляется остро, лишь в некоторых случаях происходит медленное нарастание симптоматики. Острая картина связана с особенностью функций уха, глотки и носа, нарушение работы снижает защитные силы, провоцирует снижение питания клеток кислородом, провоцирует развитие различных воспалительных процессов. Некоторые инородные тела провоцируют развитие клинической формы в течение нескольких минут. Происходит через перекрывание входа в гортань, трахеи или бронха. Это самый серьезный процесс, который требует немедленных действий. Некоторые тела могут двигаться трахеей, провоцируют разные звуки и приступы асфиксии. Такими нарушениями занимается бригада врачей неотложной помощи.
К ЛОРу необходимо обращаться, если инородное тело в ротовой полсти, в носовой части. Такие предметы проникают во время рвоты и представляют собой кислотную ферментную жидкость, частички пищи и воду. При этом возникают сопутствующие нарушения, связанные со рвотой, глотанием. Для обнаружения проводиться риноскопия, фарингоскопия, под контролем этих методов проводиться извлечение предмета. Удаление инородного предмета с носовой части не требует немедленного удаления, но все же и обходимо заняться освобождением прохода. В нос могут попасть любые мелкие объекты, такие как пища, фурнитура, песок, камешки, насекомые, игрушки. Инородные предметы в ухе провоцируют срастание с кожным покровом. Объекты проникают часто во внешний слуховой проход, редко проникают в среднее ухо. Представляют собой мелкие предметы, которые могут попасть в нос, рот, глотку, то есть булавки, вата, бусинки.
Удаление проводиться с помощью специального инструментария, предварительно проводиться очищение полости с помощью антисептического раствора. Дальше врач ЛОР проводит удаление частями или целиком. Часто используют щипцы или крюки для извлечения. Вся процедура удаления проводиться под визуальным контролем врача отоларинголога, как вспомогательные инструменты могут использовать фарингоскоп, ларингоскоп, отоскоп, риноскоп.
• Ощущение постороннего предмета. • Нос. • Предупреждение травм.
• Нарушение работы ЖКТ.
• Нарушение работы вестибулярного аппарата.
• Болезненный синдром.
• Головокружения.
• Нарушения дыхания.
• Раздражение слизистой и близких покровов.
• Распирание тканей.
• Воспаление и развитие сопутствующих нарушений (отит, ринит, аллергия, дистрофия тканей).
• Травмы тканей.
• Нагноение, скопление слизи.
• Корочки, серные пробки.
• Глотка.
• Трахея.
• Рот.
• Пазухи носа.
• Слуховой проход.
• Среднее ухо.
• Бронхи.
• Носоглотка.
• Ротоглотка.
• Пищевод.
• Предупреждение срастания тканей и предмета.
• Снижение вероятности воспаления и развития инфекционных заболеваний.
• Устранение причин удушья или снижение поступления кислорода.
• Восстановить нормальное дыхание, употребления пищи и восприятия звуков.
• Предупредить развитие отита, ринита, ангины.
Туалет носа (промывание носа)
Хронические заболевания носа, пазух носа, аллергические реакции – основные причины неприятных опущений в носу. Для возобновления нормального дыхания часто прибегают к процедуре промывание носа солевым раствором. Под воздействие жидкости происходит освобождение проходов носа, улучшается состояние слизистой оболочки. Распроданными инструментами для промывания являются большие шприцы, спринцовки, сосуд для промывания. Специальный инструментарий обеспечивает прохождение раствора через нос и позволяет поддерживать необходимое давление жидкости для перемещения. Подобрать устройство для осуществления процедуры может врач отоларинголог, правильно подобранный метод позволяет снизить ощущение дискомфорта, повысить эффективность. Растворы для промывания побираются индивидуально, не используется вода из крана, а используются специальные антисептические или солевые жидкости. Параллельно стоит следить за гигиеной ротовой полсти, носа, глотки, что позволит снизить вероятность заражения инфекцией после процедуры.
Промывание носа позволяет устранить скопления слизи в носу, удаляются патологически микроорганизмы и раздражающие вещества. Весь носовой проход покрыт крошечными ресничками, которые находятся в постоянном движении, они обеспечивают естественное выведение чужеродных объектов. Для ускорения очищения носа используют различные физиотерапевтические растворы. Медицинский подход к очищению – это эффективный и действенный способ не только лечения, но и профилактики заболеваний носа. При патологических процессах в носу используют более глубокое промывание – промывание пазух носа методом «кукушка». Этот метод позволяет очистить пазухи носа, провести дезинфекцию слизистой оболочки и улучшить общее состояние организма. Проводиться такое промывание под контролем врача и не может использоваться как профилактический метод. Не стоит забывать, что параллельно необходимо укреплять слизистую носа в период курса промываний, часто прибегают к медикаментозным тактикам. Назначаются капли в нос при выраженной заложенности, повышенной секреции или раздражении слизистой. При аллергии назначаются антигистаминные средства, которые устраняют неприятные симптомы и позволяет вести активный образ жизни.
Неправильное проведение процедуры промывания носа может спровоцировать незначительные раздражение. Людям со сниженным иммунитетом (организм, ослабленный постоянными простудами, гриппом, насморком, ОРВИ), подверженным постоянным атакам патологической микрофлоры, предварительно стоит посоветоваться с врачом отоларингологом. Только врач может определить целесообразность использование метода, выявить показания и противопоказания.
• Заложенность носа. • Носовые кровотечения. • Профилактика воспалительных заболеваний носа, например, ринита, гайморита, синусита, фронтита.
• Нарушение восприятия запаха.
• Выделение слизи или гноя с носа.
• Чихание и зуд в носу.
• Стекание мокроты в глотку.
• Течение ринита.
• Частые рецидивы инфекционных заболеваний носа и носоглотки.
• Подозрение на течение гайморита или рецидивирующий гайморит.
• Боли в носу.
• Аллергические реакции.
• Постоянный контакт с аллергенами, химикатами, пылью или шерстью животных.
• Повреждения слизистой оболочки носа.
• Нарушения свёртываемости крови.
• Опухолевые процессы.
• Необходимость использовать более радикальное промывание.
• Наличие нарушений работы эндокринной системы.
• Заболевания, которые требуют первоочередного лечения.
• Неврологические заболевания.
• Сильный рвотный рефлекс.
• Невоспринятие лекарственных компонентов основного средства.
• Профилактика хронических воспалительных процессов у детей.
• Повышение местного иммунитета под воздействием прямого контакта жидкостей и слизистой оболочки.
• Очищение слизистой от патологической микрофлоры, начальных инфекционных процессов.
• Восстановление нормальной микрофлоры.
• Устранение всех симптомов ринита, гайморита безопасным и доступным способом.
• Простота в использовании.
• Безболезненность.
• Отсутствие строгих противопоказаний.
• Безкровность.
• Возможность проводиться процедуру маленьким деткам.
• Возможность повторять процедуру каждый день.
• Возможность использовать метод как эффективную профилактику.
Продувание ушей по Политцеру
Воспалительные процессы среднего уха часто перерастают в отит, в дальнейшем происходит распространение процесса на оба уха. Предупредить этот процесс можно, стоит помнить о правилах профилактики и пользоваться процедурой продувания ушей. Эта процедура проводиться в клинических условиях, заключается во внедрении в слуховой проход потока воздуха под давлением. Предварительно проводиться качественная диагностика и подтверждение необходимости лечебной тактики. Некоторые состояния организма относятся к прямым противопоказаниям. Не проводиться метод очищения при воспалении слизистых и других тканей в носовой полости и носоглотке. Что связно с вероятностью вбивания потоком воздуха патологического микроорганизма в барабанную перепонку. Инфицирование перепонки может стать причиной нагноения, острого течения среднего отита.
Самым популярным методом продувания являться продувание уха по Политцеру. Осуществляется процесс с помощью баллона с резинового материала (емкость от 300 до 500 мл). Такой баллон соединяется с трубкой и заканчивается оливой. Трубочка вводиться в ноздрю или в обе ноздри, дальше с помощью пальцем левой руки создаётся зажим в области крыла носа. Прижимание позволяет добиться фиксации оливы, создается достаточное герметическое внедрение вещества. Дальше требуется сделать глоток воды, произнести громкий звук «гик, гук» или слова с несколькими длинными слогами «как же, как же», «раз, два» (в некоторых случаях других слов). Проговаривание позволяет поднять мягкое небо на достаточную высоту. По окончанию введения оливы и после последнего слова, требуется сделать последний глоток воды. Проводиться снятие баллона легким движением и без неприятных ощущений. Вся процедура требует контроля, часто проводиться простой контроль на основе ощущений пациента, но может специальный ЛОР аппарат отоскоп. Отоскоп довольно простое приспособление, которое представляет собой резиновую трубку, на концах находятся небольшие оливы. Один конец вводиться в ухо пациента, а дугой в ухо врача отоларинголога. Во время продувания врач слышит дующий шум, врач ощущает весь ход процедуры. Многие пациенты отмечают, что продувание по Политцеру довольно неприятная процедура, после которой наблюдаются незначительные боли в барабанной перепонке. Но главное, что после продувания происходит устранение чувства заложенности, восстанавливаться нормальный слух и общее самочувствие.
Техника продувания уха требует практики, квалификации и особой информации в области анатомии ЛОР системы. Эту процедуру должен проводить только высокопрофессиональный медицинский работник, не стоит доверяться непрофессионалу, что позволит избежать осложнений, повреждений слизистой, развития воспалительных процессов. Предварительно врач осматривает пациента, иногда пациенты не догадываются о сопутствующих нарушениях. Поэтому нормы диагностики не стоит игнорировать. Качественная диагностика позволит выявить причины патологического процесса и определить необходимую схему лечения заболеваний уха. Игнорировать патологические процессы уха не стоит, воспаление, инфекция или боли в ухе медленно прогрессирующие симптомы. Они при длительном течении становятся причиной снижения остроты слуха.
• Боли барабанной перепонки после процедуры. • Отсутствие красноты ушей, но наличие других отклонений. • Наличие воспалительного процесса в носу (например, течение ринита).
• Неприятные ощущения во время процедуры.
• Полное восстановление слуха.
• Устранение заложенности ушей.
• Профилактика отита среднего уха.
• Дискомфорт во время первой процедуры.
• Стабильное общее состояние.
• Наличие симптома заложенность уха.
• Снижение качества слуха.
• Подозрение на развитие отита уха.
• Частые рецидивы заложенности.
• Занятие плаванием, аквалангом или другими водными видами спорта (такие виды спорта всегда связаны с отитами и заложенностью уха).
• Наличие воспалительного процесса в глотке (например, ларингита, ангины, фарингита).
• Повреждение барабанной перепонки инфекцией.
• Гнойные процессы в организме.
• Течение заболевания, которое требует первоочередного лечения.
• Травмы слизистой оболочки ЛОР органов.
• Некоторые неврологические заболевания.
• Слишком ранний возраст.
• Опухолевые заболевания.
• Невоспринятые метода психологическое или физическое.
Передняя и задняя тампонада при носовых кровотечениях
Медицинская практика полна случаями носовых кровотечений. Такие кровотечения представляют собой выделение крови из мелкого капилляра после нарушения структуры оболочки или нарушения естественной проницаемости стенок. Приблизительно в 85% случаев носовые кровотечения являются признаком заболевания организма не связанного с носом, лишь 15% относиться к заболеваниям носа, полстей носа. Существуют множество причин проявления кровотечений из носа, в основном кровотечения имеют местный характер, и возникает через повреждение покровов. Также такое проявление может быть симптомов общего или местного патологического процесса. Так зачем проводиться передняя и задняя тампонада при носовых кровотечениях?
Тактика лечебных действий специалиста отоларинголога находиться в зависимости во многом от природы патологического процесса, часто назначаеться передняя и задняя тампонада при носовых кровотечениях. Проводятся процедуры по восстановлению нормального объема жидкости в сосудистом русле, установка кровотечения и предупреждение повторных явлений. Незначительные нарушения устраняются простыми доступными способами. Эффективно использовать ватные или марлевые шарики, предварительно смоченные антисептической жидкостью. Такие объекты вводятся в кровоточащую ноздрю на 15-20 минут. Дальше к носу прикладываются холодные компрессы, можно прикладывать пузырь со льдом. Повторяющиеся кровотечения требуют боле радикальной тактики. В некоторых случаях проводиться прижигание инвертированного участка химическими веществами, лазером, жидким азотом. Проводиться процедура под контролем визуального метода – эндоскопа, зрения, требует высокого профессионализма от лечащего врача.
При носовом кровотечении используют ватные турунды, ватные эластичные тампонады (передняя и задняя тампонада при носовых кровотечениях). Введение объекта в полсть носа позволяет справиться с гнойным выведением скоплений, приостановить и впитать кровь. Также проводиться местная обработка лекарственными веществами. Важно при кровотечениях восстановить нармальное состояние сосудов и слизистой. Врач назначает курс витаминных комплексов, специальную диету, упражнения. На некоторое время стоит отказаться от вредных привычек и обследовать организм на предмет инфекций.
• Бытовые травмы. • Коагулограмма. • Выделение алой крови из кончика носа.
• Травмы через хирургическое вмешательство.
• Огнестрельные ранения.
• Расчёсывание полсти носа. Аллергические проявления.
• Удаление пальцем корок из полости носа доступного к контакту.
• Атрофические процессы раковины носа, поражают преимущественно перегородку.
• Следствие пластики.
• Неправильная гигиена носа или несоблюдение правил личной гигиены.
• Сердечнососудистые заболевания (различные артериальные, атеросклеротические нарушения).
• Заболевания выделительной системы различной этиологии (патологии почки).
• Изменение сосудистой сеточки и тока крови.
• Нарушения свертываемости крови.
• Гемофилия.
• Обрывание тромбов в просвет сосудов.
• Геморрагический васкулит.
• Повреждение капилляров при воспалении.
• Заболевание органов творения крови (лейкоз).
• Опухолевые процессы в организме.
• Язвы в носу.
• Юношеские изменения организма.
• Неправильное питание и недостаток витамина С.
• Нарушение менструального цикла.
• Значительные физические нагрузки за один день или постоянно повторяющиеся.
• Перегрев организма под солнцем, в бане.
• Клинический анализ крови.
• Биохимическое исследование крови.
• Общий анализ мочи.
• Риноскопия.
• Эндоскопия.
• Ультразвуковое исследование сосудов головы и шеи.
• Оценка артериального давления.
• Исследование мазка из носа.
• Компьютерная томография.
• Визуальный осмотр. Сбор анамнеза.
• Стекание крови по задней стенке глотки (возникает во время наклонов туловища или запрокидывания головы).
• Вспенивание крови, если кровотечение из нижних отделов дыхательных путей.
• Четкая локализация места тока крови (обнаруживается во время проведения риноскопии).
• Периодичность кровотечения.
• Головные боли.
• Шумы в ушах (звон).
• Зуд, щекотание в носу или глотке.
• Небольшое в объеме выделение, иногда кровотечение в больших объемах (все зависит от причины процесса).
• Эмоциональная нестабильность, паника, нарушение артериального давления (при обширных кровотечениях).
• Покраснение кожного покрова лица.
• Учащение пульса. Изменение норм гемоглобина в крови.
• Истощение организма.
Лазерная терапия – метод физиотерапевтического лечения в отоларингологии
Среди методов физиотерапии стоит выделить лазерное воздействие на организм, метод основан на физических и химических свойствах лазерного воздействия, источник действия аппарат для воспроизводства лазерного излучения необходимой частоты. Луч лазера может иметь различную плотность и направленность, перед процедурой предварительно проводиться настройка аппарата и подготовка медицинского оборудования к действию. Метод активно используют более 30 лет, но особой популярности в отоларингологи достиг в последнее время. Именно сейчас увеличилось количество пациентов с воспалительными заболеваниями носа, уха и горла, при этом частота заболевания детей и трудоспособного населения постоянно возрастает. Использование метода разрешено Всемирной организацией здравоохранения. Медицинским сообществом предварительно было проведённое тестирование, изучение положительных и негативных воздействий на организм. Благодаря тщательному исследованию метода были выявлены показания и противопоказания к использованию в отоларингологии. Наличие нюансов применения требует проведения предварительной диагностики. В обязательном порядке проводиться осмотр пораженной зоны, риноскопия, ларингоскопия, отоскопия, фарингоскопия, эндоскопия и лабораторные исследования биологических образцов. Только после определения причин патологического процесса разрабатывается схема лечения, в комплекс которой вводиться лазерная терапия.
Воздействие лазером проводиться преимущественно точечно, благодаря локальному воздействию поводиться активизация рефлекторных зон, ускоряется местный клеточный метаболизм и уничтожается патологическая микрофлора. В некоторых случаях прибегают к обширному воздействию через кожу. Такое воздействие позволяет предупредить распространение инфекции по организму, предупреждает осложнения и различные сопутствующие заболевания. Свет от лазера проникает сквозь ткани и на небольшую глубину клетчатки, таким образом, происходит стимуляция обменных процессов, происходит ускорение регенерации, все поврежденные ткани возобновляются, стимулируется весь организм. Лазерный луч положительно воздействует на кровь, тепловое воздействие активизирует форменные элементы крови, происходит нормальный цикл белков, лейкоцитов, жиров. Происходит ускорение тока крови, движения лимфы и расширение просветов пораженных сосудов. Стимуляция крови позволяет усилить иммунитет в несколько раз, повысить транспортную функцию крови и усилить метаболизм. Благодаря ускорению клеточного метаболизма происходит омоложение и возобновление тканей с минимальной вероятностью рубцевания покровов.
Для достижения положительного результата необходимо пройти полный курс лазерного лечения горла, уха, носа. В среднем назначается 5-15 процедур, количество процедур регламентируется и зависти от общего состояния организма. Сеансы проводятся ежедневно или чрез день. Лазерная терапия не может использоваться как самостоятельный метод. Параллельно проводиться медикаментозная терапия, УФ, ультразвуковая терапия, гирудотерапия, массажные действия и коррекция образа жизни.
• Нарушения свёртываемости крови. • Необходимость усилить иммунитет и защитные функции. • Безопасность применения.
• Обнаружение гнойного абсцесса.
• Течение некоторых инфекционных заболеваний.
• Опухолевые патологи злокачественного течения или подозрение на такое течение.
• Эндокринные нарушения.
• Повышенная чувствительность к лазерному излучению.
• Некоторые психоэмоциональные нарушения.
• Возраст до 3 лет.
• Период вынашивания ребенка (использование всех физиотерапевтических процедур обговаривается индивидуально).
• Заболевания, которые требуют первоочередного лечения.
• Течение инфекционных заболеваний ЛОР органов (ангина, отит, ларингит, фарингит, тонзиллит, гайморит, фронтит, синусит, аденоиды).
• Частые рецидивы респираторных заболеваний (грипп, ОРВИ, ринит, простуда).
• Период восстановления после длительного лечения.
• Лечение рецидивирующих ЛОР инфекций.
• Необходимость укорить выздоровление и заживления образованных ранок.
• Безконтактность.
• Безболезненность.
• Возможность лечения разных возрастных групп.
• Быстрый результат.
• Амбулаторность.
• Относительно короткий курс лечения.
• Бескровность.
• Отсутствие проколов и надрезов.
• Воздействие на весь оргазм.
Электрофорез и другие методы физиотерапии ЛОР органов
Заболевания системы ухо, горло, нос – область изучения отоларингологии, причиной рассмотрения органов как одного целого является функциональная и анатомическая близость между собой. Вероятность развития таких заболеваний очень высока, практически каждый год человек сталкивается с воспалительными, инфекционными или аллергическими процессами ЛОР органов. Частота развития заболеваний делает постоянный толчок к развитию новых, действенных методов, в том числе в отрасли физиотерапевтического лечения. Часто в медицинской практике используют лекарственный электрофорез. Этот метод сочетает в себе воздействие на организм постоянного тока и лекарственных средств. Воздействие фармакологических лекарственных веществ возрастает под воздействием постоянного тока. Благодаря особенному введению такие вещества поставляться в виде ионов. Лекарственные компоненты скапливаются в коже, воздействуют на рефлекторные зоны, проникают вглубь тканей. Именно точечное воздействие позволяет осуществить очаговое влияние на организм.
Благодаря повышенному воздействию лекарственных средств снижается необходимость в больших дозах. Вероятность побочных действий снижается в несколько раз, раздражение желудочно-кишечного тракта исключается, как и проникновение активного вещества в общий кровоток. Параллельно происходит скопление активного компонента в определённых участках, параллельное введение лекарственных веществ позволяет устранить воспалительный очаг, уничтожить инфекционный очаг и симптомы заболевания. Происходит рассасывание измененных тканей, устраняются боли, неприятные ощущения, такие как зуд, жжение, раздражение кожного покрова, сыпь. Очаг воспаления уменьшается стабильно, происходит нормализация функционального состояния органа, нервной системы. Электрофорез является частью некоторых схем терапии ЛОР органов. Часто используется лекарственный электрофорез с грязью – гальваногрязь.
Не только электрофорез эффективен в лечении ЛОР заболеваний, популярностью в отоларингологии пользуется лазерная терапия, массажная тактика, стимуляция рефлекторных зон различными методами. Каждый метод имеет показания и противопоказания, поэтому назначается индивидуально после тщательной диагностики.
• Фотолечение (синяя лампа, ультрафиолетовые лучи).
• Теплолечение (озонотерапия, грязелечение, курортная терапия, ванны соляные, углекислые, сульфидные, ингаляции, питьевое лечение, тубус-кварц).
• Электролечение (постоянный ток, электрофорез, переменные импульсные токи разной интенсивности, франклинизация, электросон, ультравысокочастотная терапия, дарсонвализация, микроволновая терапия).
• Механотерапия (вибрационная терапия, вибрационный массаж, вакуумный массаж, иглорефлексотерапия, иглоукалывание, прессомассажи).
• Заболевания носа (фурункул носа, кожная экзема, рожистое воспаление кожного покрова, аллергический ринит, хронический ринит, гнойный насморк, инородное тело в носу, носовые кровотечения, травмы носа, гематомы, полипы в носу, папилломы в носу).
• Заболевания пазух носа (синуситы острого и хронического течения, фронтит, гайморит, атипичное течение синуситов в вялой или острой форме).
• Заболевания уха (отит уха острого или хронического течения, фурункул уха, раздражение кожного покрова).
• Заболевания горла (ларингит, фарингит, тонзиллит, ангина, аденоиды острого или хронического течения, увеличение лимфатических узлов, полипы, папилломы в горле, нарушение состояния кожного покрова глотки и ротовой полсти).
• Устранение причин проявления интоксикации инфекционных заболеваний (устранить симптом позволяет электрофорез, УФ, ультразвуковая терапия, лазерная терапия, ингаляция с помощью небулайзера)
• Снижение отека тканей (хорошо позволяют устранить раздражение свободных нервных окончаний ванны для ног или теплые ванны для всего тела).
• Устранение воспаления (различные противовоспалительные методы, такие как ультрафиолет, облучение рефлекторных зон, лазерная терапия красным спектром, электрофорез вместе с противовоспалительными средствами)
• Противоаллергенное действие (стабилизация процессов с помощью электрофореза, магнитотерапии, ультрафиолета, ванны с химическими элементами).
• Коррекция работы вегетативной системы (гальванизация, электрофорез, дарсонвализация позволяют устранить воспалительные процессы).
• Трансформация различных элементов (витаминные комплексы, грязевая терапия, массаж аппаратный или ручной).
• Коррекция иммунной системы (магнитотерапия, ванны с солью, лазерная терапия).
Ультразвуковая и ультрафиолетовая терапия ЛОР органов
Лечение многих заболевание это не только медикаменты, оперативные тактики, но и физиотерапевтические методики. Одни методы распространены и популярны, другие только начинают занимать лидирующие позиции. В медицине длительно используется метод ультразвуковой, ультрафиолетовой терапии. Эти методы приобрели популярность благодаря своей неинвазвиности, высокой эффективности, завоевали простотой в использовании. Методы физиотерапии хорошо переносятся психологически и физически, если не связаны с внутренним введением. Ультразвуковая и ультрафиолетовая терапия основывается на воздействие невидимых волн (ультразвук), лучей (ультрафиолет). Пациенты с радостью проходят полный курс лечения, позитивно настраиваются на выздоровление. Ведь метод не ассоциируется с травмами, агрессивными действиями.
Ультразвук применяется с лечебной целью, направлен на улучшение состояния организма и ускорение естественных процессов регенерации. Используются ультразвуковые колебания в диапазоне 500-3000 кгц. Правильное проведение процедуры ультразвука позволяет обезболить, устранить спазмы, оказать противовоспалительное и общетонизирующее действие. Также происходит стимуляция кровотечения, обращения лимфы, обработка ускоряет процессы регенерации клеток, восстановление происходит в несколько раз быстрее, улучшается трофика нервных окончаний. Проводиться терапия в клинических условиях, с помощью специальных аппаратов. Метод воздействия, частота диапазона и мощность тока определяется индивидуально и зависит от общего состояния организма. Воздействие проводиться локально и способствует активизации рефлексогенных зон. Место инфекционного поражения обрабатывается, происходит улучшение состояния, и устраняются последствия течения процесса воспаления. Используют ультразвуковое лечение преимущественно для борьбы с воспалительными процессами. Ультразвуковая терапия нашла широкое применение в лечении заболеваний носа, уха, горла, при этом отмечаются положительные результаты в лечении хронических форм или для предупреждения осложнений. Для достижения положительного результата необходимо пройти курс с 10-15 сеансов, каждый сеанс длиться 5-10 минут.
Другим распространенным видом физиотерапии считается ультрафиолетовое воздействие. Терапия предполагает использование солнечного или аппаратного излучения в спектре 180-400 нм. Биологическое воздействие обеспечивает ускорения выздоровления, происходит улучшение внутренних биологических процессов. Стоит отметить, что солнце также хороший источник ультрафиолета, но не имеет высоких терапевтических возможностей. Многим пациентам назначаются солнечные ванны, как хороший метод профилактики. Механизм воздействия УФ лучей созданных аппаратом или естественных лучей основывается на способностях атомов и молекул поглощать энергию света. Под воздействием излучения происходит встряска организма на клеточном уровне, запускаются фотохимические механизмы в чувствительных молекулах белка, ДНК и РНК. Активизация белка провоцирует высвобождение биологически активных веществ, необходимых для нормализации кровотока, расширения сосудов и миграции лейкоцитов. Также имеет значение рефлекторная реакция, активизация биологически активных точек. Благодаря такому воздействию происходит положительное воздействие на эндокринную, иммунную, нервную системы. Ультрафиолет оказывает противовоспалительное, стабилизирующее, регенерационное, обезболивающее действие. В коже происходит активная выработка витаминов, например, витамина Д. При прямом воздействии ультрафиолета происходит коагуляция и уничтожение белков микроорганизмов на поверхности ранок, слизистых оболочек. В результате происходит естественная гибель патологической микрофлоры. Непрямое воздействие позволяет усилить иммунитет, запустить все механизмы по восстановлению клеток.
Эти два метода не просто универсальное лечение, а способ побороть инфекцию без вредного воздействия на организм. Активизация липидного, белкового и углеродного обмена способствуют повышению тонуса организма. Происходит снижение вероятности рецидива, повторного заражения инфекцией или развития осложнений. Поэтому методы часто используются при хронических заболеваниях.
• Воспалительные процессы носа и пазух носа (ринит, гайморит, фронтит, синусит). • Боль в органах и системах. • Опухолевые процессы злокачественного течения или подозрения на их развитие.
• Воспалительные процессы глотки (ларингит, тонзиллит, фарингит, ангина, аденоиды).
• Воспалительные процессы уха (средний отит, фурункул уха).
• Образование опухолей в полостях (полипы, папилломы).
• Хронические заболевания ЛОР системы.
• Аллергические реакции.
• Необходимость повышения сопротивляемости организма, заболевания иммунной системы.
• Частые рецидивы ОРВИ, гриппа, простуды.
• Воспаление слизистой и других тканей.
• Повреждение участка инфекции.
• Рубцевание.
• Ощущение постороннего предмета в полсти.
• Сыпь на кожном покрове.
• Раздражение, покраснение покровов.
• Первые признаки нагноения.
• Общее недомогание.
• Поступление сосудистой сетки в месте поражения.
• Острые инфекционные процессы.
• Нарушения свёртываемости крови.
• Выраженные сердечно-сосудистые заболевания различной этиологии.
• Аллергические реакции на ультразвук или ультрафиолет.
• Другие заболевания, которые требуют первоочередного лечения.
Массаж барабанных перепонок
Отоларингология – довольно развитая отрасль терапевтической стороны медицины, основывается на различных медицинских техниках. При лечении ушных патологий используют массажные техники, среди немедикаментозных методов воздействия пользуется известностью терапевтический метод – массаж барабанной перепонки. Такая методика относительно проста в исполнении, проводиться при необходимости устранения застойных процессов в барабанной перепонке или в полости среднего уха. Массажные действия используют преимущественно при инфекционных, воспалительных процессах с локализацией в слуховых трубах или среднем ухе. Проводиться, когда необходимо побороть следующие заболевания: средний отит, евстахиит, рубцевание тканей барабанной перепонки или соседствующих тканей. Массажные движения позволяют устранить скопления жидкости в барабанной перепонке. Благодаря механическому воздействию происходит ускорение скорости регенерации клеток, восстанавливается микроциркуляция и улучается тонус тканей. Существует множество техник воздействия массажа на перепонку. Врач отоларинголог по показаниям определяет метод проведения.
Существует два основных метода проведения манипуляции с барабанной перепонкой: вибрационный массаж, пневмомассаж по Преображенскому. Вибрационный массаж осуществляется с помощью медицинского зонда специальной конструкции, который вводиться в наружный слуховой проход. Кончик зонда размещают возле барабанной перепонки, не прикладывают плотно к тканям. С помощью механического привода осуществляется колебание с частотой 140-200 Гц. Действия могут сопровождаться дискомфортными ощущениями, иногда о время процедуры возникает незначительная боль. Этот метод используется довольно редко, сейчас преимущественно используют пневмомассаж. Перед процедурой проводиться продувание уха, только после очищения происходит введение подготовленной жидкости. Именно жидкость обеспечивает плотное прилегание аппарата и тканей уха. С помощью специальной техники происходит поочередное прохождение по проходу уплетённого и разреженного потока. Изменение плотности воздуха позволяет осуществить движение барабанной перепонки. Сеанс не длительный, часто занимает 2 минуты, для достижения положительно результата требуется 7 – 16 сеансов. Количество сеансов определяется индивидуально, во время разработки схемы лечения учитывается степень тяжести, состояние организма, возраст и индивидуальные пожелания лечащегося. В некоторых случаях показан ручной массаж барабанной перепонки. Этот вид массажа можно проводиться самостоятельно дома или врачом отоларингологом. Специальной подготовки перед процедурой не требуется, осуществляется массаж таким образом: палец вводиться в слуховой проход, происходит закрытие козелка. Дальше осуществляется движение пальцем для создания переменчивого давления. Такие действия не считается панацеей, не могут сравниться с медицинским массажем, но способны на время улучшить состояние.
Если во время массажных движений наблюдается боль, стоит прекратить массаж или снизить интенсивность движений. Во время процедуры не должны возникать боли или неприятные ощущения. Любые негативные ощущения провоцируют отказ от лечения, поэтому лучше довериться профессионалу. Врач знает, когда следует проводить действие (при воспалительном процессе в острой фазе массаж противопоказан). Если проводить массаж по воспаленным тканям, происходит дополнительное травтирование и осложнение течения заболевания уха. Также не проводиться при травмах ушной перепонки, разрушении тканей и других дистрофических изменениях. Правильное использование метода позволяет в короткие сроки улучшить и исправить нарушения. Благодаря доступности, безопасности, отсутствие возрастных ограничений – этот метод приобрёл популярность. Часто проводят массаж перепонки маленьким детям с целью сохранить слух, и дать возможность ребенку правильно развиваться.
Проводить массаж барабанных перепонок стоит также при отсутствии патологических изменений, когда присутствуют подозрения на начало патологического процесса. Качественно проведенный массаж позволяет избежать многих патологических отклонений, предупреждает рецидив ранее перенесённых заболеваний и укрепляет ткани уха. Массаж представляет собой лечебную манипуляцию, которая заключается в создании движения колебания барабанной перепонки. Цель массажного воздействия преследует урегулирование напряженности тканей, предупреждение образования рубцов, спаечного процесса. По окончанию курса наблюдается улучшение или полное восстановление естественной подвижности барабанной перепонки, улучшается состояние слуховых косточек, а значит, сохраняется способность остро слышать.
• Отмечается развитие тугоухости. • Хороший терапевтический результат. • Дифференциальная диагностика перед назначением массажем.
• Происходит воспалительный процесс в среднем ухе с невыраженной симптоматикой.
• Нарушение подвижность барабанной перепонки.
• Изменение состояния тканей ушной раковины.
• Течение отита среднего уха, образование фурункула уха.
• Течение евстахиита (тубоотит) слуховой трубы (воспаление слуховой трубы).
• Ранее принесённые воспалительные заболевания – восстановительный период.
• Звон в ушах, заложенность ушей.
• Боли в ушах через воспаление.
• Частые рецидивы воспалительных процессов уха с вовлечением в патологический процесс барабанной перепонки.
• Сосудистые заболевания, которые сопровождаются головокружениями, плохим самочувствием.
• Болезнь Меньера.
• Контроль процедуры со стороны лечащего врача.
• Назначение процедуры по показаниям.
• Проведение лечебных действий маленьким детям.
• Отсутствие подготовительных действий.
• Отсутствие строгих противопоказаний (относительные противопоказания обговариваются индивидуально).
• Оценка состояния организма перед процедурой.
• Комфорт.
• Амбулаторное осуществление курса.
• Проведение массажных действий врачом в клинических условиях (в кабинете врача отоларинголога).
• Процедура занимает приблизительно несколько минут.
• Курс лечебной тактики приблизительно с 10 процедур.
• Проводиться механическое или вакуумное воздействие на барабанную перепонку.
• После массажа требуется использовать медикаментозные средства.