меню
Эндоскопическая диагностика ЛОР органов
Эндоскопические методы обследования ЛОР органов – золотой стандарт диагностической медицины, начал широко использоваться в отоларингологии в последнее время и считается основным методом определения патологий полостей уха, горла, носа. Современное оптическое оборудование доступно в ЛОР клиниках, может использоваться во время ведения пациента, для оценки изменений состояния покровов, реакции инфекции на используемое лечение. Эндоскопическая диагностика ЛОР органов предусматривает использование специального оборудования для визуализации. Оптическая система вводится в полости под тщательным контролем врача отоларинголога. Компьютеризированная система позволяет увидеть исследуемую область, изображение в многократном увеличении и сохранить полученный результат для дальнейшего изучения. Полученное изображение сохраняется в базе данных на протяжении всего процесса лечения. Изучение данных позволяет врачу оценить динамику выздоровления и при необходимости определить момент повышение эффективности лечения. С помощью эндоскопа проводятся такие методы исследования: риноскопия, фарингоскопия, отоскопия, ларингоскопия. В клиниках проводятся эндоскопия носа, эндоскопия, уха, эндоскопия гортани, эндоскопия ротоглотки, эндоскопия носоглотки.
Современная медицина развивается довольно быстро, методы диагностики ЛОР системы начинают преображаться. В ЛОР клиниках используется только высокоточные, эффективные и проверенные методы выявления распространённых заболеваниями. Качественное оборудование позволяет оказать более эффективную медицинскую помощь, выявить заболевание на начальных стадиях и сократить вероятность рецидива инфекционного заболевания в будущем. Не всегда причины заболеваний можно выявить при внешнем осмотре пациента. Также традиционная рентгенография позволяет выявить только костные патологии и не отражает в полной мере состояние мягких тканей. Стандартные методы визуального исследования заднего отдела носа плохо просматриваются. Полученных данных недостаточно для выяснения причин нарушения дыхания через нос, заложенности носа или сильных болей в области поражения. Диагностика с помощью эндоскопических методов исследования позволила повысить точность диагноза и выявить патологический процесс на ранних стадиях.
Даже незначительные изменения слизистой оболочки хорошо просматриваются с помощью эндоскопических методов диагностики. Нарушения слизистой при аллергических заболевания, инфекционных поражениях, механических, термических или других травмах легко дифференцировать с помощью современных диагностических методик. При помощи специальной аппаратуры выявляются мельчайшие изменения барабанной перепонки. Заболевания барабанной перепонки невозможно выявить невооруженным глазом, именно эндоскопическая диагностика позволила выявлять заболевания уха до проявления острой клинической картины и развития безвозвратных изменений в системе уха.
Заболевания возникают через инфицирование тканей, аномальное деление клеток и возникновение воспаленного очага. Инструментальная диагностика визуальными методами позволяет выявить место патологического процесса. Эндоскопическое исследование всегда дополняется лабораторными методами исследования: бактериологическим посевом мазка, клинический анализ крови, общий анализ мочи и прочие. Обращаться в клинику и проходить эндоскопические исследования следует при первых тревожных симптомах.
• Полипы ЛОР органов. • Нарушение дыхания через нос, недостаток кислорода в организме. • Объективность и наглядность проведённого исследования, позволяет зафиксировать полученные данные, вывести полученное изображение на монитор аппарата в реальном времени.
• Синусит полипозный, хронический, острый (воспаление нескольких пазух или всех носовых пазух).
• Аденоиды.
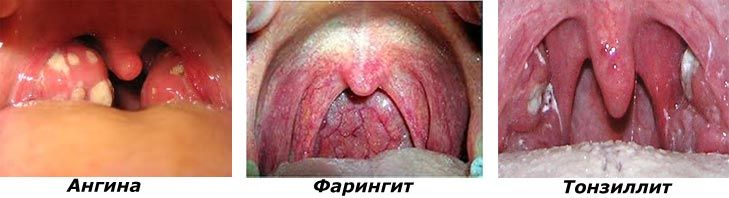
• Воспаление миндалин, хроническая ангина (тонзиллит), острая ангина.
• Искривление носовой перегородки, другие аномалии строения ЛОР органов.
• Гайморит разной формы и остроты течения (воспаление гайморовых пазух).
• Тонзиллит.
• Фарингит (воспаление глотки).
• Фронтит (воспаление лобных пазух).
• Ларингит (воспаление гортани).
• Отит разных отделов системы уха.
• Ринит различного течения (аллергический, вазомоторный, хронический, острый, гипертрофический, атрофический).
• Серные пробки в ушах.
• Кондиломы на слизистых ЛОР органов.
• Инородное тело гортани.
• Инородное тело носа.
• Инородное тело уха.
• Заложенность носа, затруднённость вдохов.
• Выделения из носа слизи, гнойных масс.
• Скопление слизи на задней стенке глотки, образование мокроты в горле.
• Головные боли, иррадиация боли в глазницах, челюсть, шею или область носа, или всей лицевой зоны.
• Нарушение восприятия вкуса, запаха, звуков.
• Боли или неприятные ощущения во время употребления пищи, глотания или движения челюстью.
• Зуд, боль или шумы в ушах.
• Нехарактерные выделения из уха.
• Скопление большого количества серы в ушах.
• Першение в горле, постоянная или периодическая боль, дискомфорт в горле.
• Неприятный запах изо рта.
• Воспаление лимфатических узлов на шее.
• Изменение голоса, проявляется хрипота, осиплость голоса.
• Кашель сухой или мокрый.
• Пробки в миндалинах, обрывание белого налета на миндалинах или по всей ротовой полости.
• Ощущение инородного предмета в ухе, горле, носу.
• Кровотечения с носа.
• Храп во время сна связанный с заболеваниями ЛОР органов.
• Возможность динамического наблюдения течения заболевания, процесса лечения, возможность сравнения ранних снимков эндоскопа с последующими.
• Безвредность метода позволяет проводить эндоскопию многократно, отсутствуют строгие противопоказания к визуальному осмотру.
• Процедура не требует специальной подготовки, исследование может проводиться на первой консультации и является частью качественного диагностического обследования. Именно эндоскопия позволяет выявить нарушения работы органов. Процедура проводится амбулаторно.
• Абсолютная безболезненность исследования эндоскопом. Во время диагностики некоторым пациентам делают местную анестезию, что позволяет провести врачу отоларингологу все диагностические манипуляции, не травмируя мягкие ткани. Пациент благодаря обезболиванию лежит неподвижно и не ощущает движения эндоскопа по полстям.
• Отсутствие возрастных ограничений. Процедура может проводиться маленьким деткам и людям престарелого возраста.
• Процедура занимает несколько минут и может проводиться в любое удобное для пациента время.
• Отсутствие воздействия вредного облучения, которое происходит при рентгенографическом обследовании.
• Точное выявление патологии, которые не видно при обычном ЛОР обследовании.
• Точная оценка воспалённого процесса в реальном времени.
Консультация и осмотр врача отоларинголога
Отоларинголог – это узкоспециализированный врач, который занимается диагностикой, лечением и профилактикой заболеваний уха, горла, носа, нанимается устранением заболеваний головы и шеи, связанных с ЛОР системой. Органы ЛОР системы относятся к самым уязвимым органам, подвергаются постоянно атакам болезнетворным микроорганизмам. Практически каждый человек сталкивался с болью в горле, головной болью, насморком. Эти симптомы провоцируют мышечную слабость, плохое настроение, но часто не являются причиной начала лечения. Многие считают, что заболевания уха, горла, носа не опасны, могут самостоятельно исчезнуть и не требуют специального лечения. Таки заболевания поддаются домашнему лечению непроверенными или неправильно подобранными средствами. Неправильная тактика делает микроорганизмы устойчивыми к компонентам лекарственных средств, делает иммунитет слабым, не способным уничтожать инфекции. При выявлении тревожных симптомов заболеваний лучше обратиться к профессионалу. Врач отоларинголог предварительно проводит осмотр, консультацию в комфортном режиме. Прием и диагностика – это начальный этап на пути к выздоровлению.
Существует множество ЛОР заболеваний, каждому заболеванию требуется определённое лечение. В ЛОР клинике используется современное оборудование для диагностики, лечения и профилактики. Опытный ЛОР может установить точный диагноз, выявить причину патологического процесса заболевания уха, горла, носа и в короткий период восстановить корректную работу системы. На первом приеме врач ЛОР выслушивает жалобы пациента, расспрашивает подробности течения заболевания, ранее перенесённых заболеваниях и аллергических реакциях. После сбора анамнеза, врач проводит визуальный осмотр, пальпацию области поражения. При необходимости врач назначает дополнительные методы диагностики: эндоскопическое исследование, ультразвуковое исследование сосудов головы и шеи, рентгенография, лабораторные анализы биологических образцов и прочее.
При выявлении признаков заболевания, подозрении на заболевание ЛОР системы врач дает рекомендации по профилактике обострения и повышению иммунитета организма. Назначаются различные лекарственные средства, физиотерапевтические методы, проводятся массажи, корректируется питание и образ жизни.
Курс лечения определяется по наличию показаний и отсутствию противопоказаний к методам терапии. Лечение ЛОР органов проводится преимущественно в амбулаторном режиме, врач ведет пациента до полного восстановления организма. Откладывать консультацию и осмотр в кабинете врача отоларинголога не стоит. ЛОР заболевания быстро прогрессируют, вовлекают в патологический процесс соседние и отдаленные органы и системы. Часто инфекции носа, горла, уха провоцируют заболевания сердца, суставов, почек, желудка, мозга или легких.
Заболевания уха: • Фурункул в ухе. Заболевания глотки и гортани: • Острый или хронический ларингит. Заболевания носа: • Ринит аллергический, вазомоторный и другие виды насморка. • Врач выслушивает жалобы пациента, проводит сбор анамнеза семьи пациента, опрашивает пациента на наличие аллергических реакций. • Боли в горле.
• Папилломы в ухе.
• Серная пробка.
• Наружный отит, внутренний отит, средний отит.
• Аллергический средний отит.
• Неврит слухового нерва.
• Отомикоз.
• Отосклероз.
• Острый или хронический фарингит.
• Хронический тонзиллит.
• Ангина.
• Воспаление миндалин.
• Аденоиды.
• Фарингомикоз.
• Храп через ЛОР заболевания.
• Полипоз (полипы в глотке).
• Папилломы на слизистой горла, миндалинах.
• Синусит, гайморит, фронтит – воспалительные процессы пазух носа.
• Полипоз носа (полипы в носу).
• Фурункул в носу.
• Папилломы в носу.
• Этмоидиты.
• Проводится ознакомление с медынскими документами пациента.
• Проводятся инструментальные методы диагностики (рентгенография черепа, придаточных пазух носа, компьютерная томография, ультразвуковое сканирование сосудов головы и шеи, аудиометрия, риноскопия, фарингоскопия, отоскопия, ларингоскопия, камертональные пробы).
• Лабораторные исследования (клинический анализ крови, клинический анализ мочи, исследования мазка слизи – микроскопия и бактериальный посев мазка из зева и носоглотки, другие исследования по показаниям).
• Назначается лечение (медикаментозное, физиотерапевтическое, оперативное).
• Назначаются профилактические действия, рекомендации для предупреждения рецидива или развития сопутствующих нарушений.
• Нарушение процесса глотания, потребления пищи.
• Изменение голоса, охриплость, гнусавость.
• Храп.
• Заложенность носа.
• Выделение из носа.
• Скопление мокроты в горле.
• Боль в ухе.
• Заложенность уха.
• Нехарактерные выделения из уха.
• Нарушение восприятия вкуса, запаха и звуков.
• Хронический насморк.
• Скопление серы в ушах.
• Увеличение лимфатических узлов на шее.
• Постоянное чихание, раздражение слизистой горла, носа.
• Ощущение постороннего предмета в полостях системы.
• Распирание воспаленных тканей.
• Изменение цвета кожного покрова вокруг рта и носа, изменение состояния слизистой носа, горла или уха.
• Образование нехарактерных наростов на покрове ЛОР органов.
• Боль в гландах.
• Воспаление миндалин.
• Появление на миндалинах мелких точек, образование белого налета по всей ротовой полости.
• Нарушение дыхания через нос.
• Неприятный запах изо рта.
• Боли в голове, в носу, вокруг глаз или во лбу во время наклонов вперед.
ЛАЗЕРНОЕ УДАЛЕНИЕ ЛОР ОБРАЗОВАНИЙ
Происходит постоянное усовершенствование клинических методик удаления ЛОР образований. В настоящее время лазерная терапия ЛОР органов все больше внедряется в клиническую отрасль отоларингологии. Используют лазерную терапию в лечении различных заболеваний, так, например, эффективно используется методика в лечении папиллом, кист, полипов, аденоидов. Отмечается выраженное противовоспалительное, ранозаживляющее, анальгезирующее действие метода. Благодаря тепловому воздействию происходит образование коагулятивной пленки, способной стимулировать регенеративный процесс клеток. С помощью нового подхода проводиться уничтожение патологической микрофлоры, останавливается кровотечение, устраняется отечный процесс и проводиться стимуляция кровообращение в капиллярах. Врачи отоларингологи применяют лазерное удаление ЛОР образований на протяжении десятилетий. Тактика входит в комплекс терапевтических действий и не может использоваться как самостоятельный метод. Лазерная терапия уха, горла, носа должна сочетаться с медикаментозной, физиотерапевтической, профилактической терапией.
Назначение лазерного лечения ЛОР органов начинается с дифференциальной диагностики. Проводится тщательный осмотр, эндоскопия, сбор анамнеза, лабораторные исследования биологический образцов. Назначение лазерной терапии требует тщательного рассмотрения состояния организма, существует ряд состояний, которые являются противопоказанием к проведению лазерного лечения. Так лазерная терапия не проводиться при острых гнойных процессах, нарушениях свёртываемости крови, сахарном диабете и других серьезных состояниях организма. Если был выявлен гнойный процесс, то проводиться тщательная детоксикация, противовоспалительная терапия, очищение засоренного участка. Терапевтически действия зависит от места локализации патологического процесса, остроты течения и клинической картины. Может назначаться промывание лакун миндалин, туалет уха, промывание ушей, процедура кукушка, туалет носа.
Лазерную терапию используют при патологических процессах носовой области, например, используют при гипертрофическом рините, рубцевании слизистой оболочки, принесённых травмах, длительных воспалительных процессах, полипах носа, полипах околоносовых пазух, частых кровотечениях, доброкачественных опухолевых процессах оболочек носа или пазух носа. Патологии гортани также требуют качественного лазерного лечения. Лазерное лечение широко используется в терапии заболеваний глотки, например, для лечения разросшихся аденоидных тканей глотки и ротовой полости, гипертрофического ларингита, фарингита, ангины, тонзиллита, аденоидов. Коррекции подвергаются изменения, которые происходят в процессе воспаления, рубцевания слизистой оболочки гортани или голосовых связок. Предварительно большие образования гортани могут удаляться с помощью скальпеля, затем проводиться лазерная обработка поврежденной области. Лазерное облучение тканей позволяет устранить последствия многих патологий в гортани, предупредить хронический болезненный сидром, нарушение речи или хронические инфекционные процессы. Лазер активно используется при заболеваниях уха, когда необходимо провести удаление доброкачественных образований и провести лечение хронического среднего отита или внешнего отита (например, фурункула уха). Удаление новообразований ЛОР органов с помощью лазера не случайное. Данный метод обладает рядом преимуществ, может использоваться для лечения различных заболеваний, разной тяжести и формы. При этом противопоказания к использованию метода, часто относительные, могут корректироваться с помощью других методик.
После лазерного удаления папиллом, кист, аденоидов, полипов проводиться качественная медикаментозная терапия. Используются средства и методики по восстановлению иммунитета, по предупреждению рецидива заболевания. Часто метод лазерного воздействия (как метод физиотерапии) используют для ускорения микроциркуляции, устранения болевого синдрома. Правильные действия позволяют ускорить процесс восстановления уха, горла, носа, значительно улучшают качество жизни.
• Проведение процедуры в клинических условиях, но в амбулаторном режиме, некоторым пациентам требуется 1-2 дня стационара. • Ринит различного течения, в том числе с повреждением тканей. • Течение острого инфекционного заболевания.
• Выполнение процедуры под местной анестезией или полное отсутствие анестезии.
• Минимальная кровопотеря во время процедуры, лазер удаляет образование и одновременно запаивает рану, при лазерной физиотерапии кровопотеря исключена.
• Пациент может возвратиться к обыденным делам через несколько часов стационара.
• Короткий восстановительный период, требуется повторный осмотр лечащего врача через 2-4 дня и наблюдение в клиники для предупреждения рецидива.
• Быстрое заживление раны, восстановление микроциркуляции, стимуляция структурных белков и восстановление целостности кожного покрова.
• Отсутствие последствий после процедуры, не возникает рубцы, отек, гематомы, кровоизлияние.
• Антисептическое действие лазерного излучения.
• Бесконтактность процедуры благодаря современным лазерным установкам.
• Локальное воздействие пучка лазерного свечения.
• Нарушения структуры слизистых оболочек ЛОР органов.
• Папилломы в носу.
• Папилломы в горле.
• Вазомоторный ринит.
• Синехии полости носа.
• Доброкачественные кисты слизистой носоглотки, глотки, носа, ротоглотки.
• Разрастание лимфатических тканей задней стенки глотки, боковых валиков глотки.
• Аденоиды.
• Рецидивирующие кровотечения носа.
• Невусы кожного покрова ЛОР органов.
• Тонзиллит хронический.
• Ангина.
• Ларингит.
• Фарингит.
• Отит среднего уха.
• Отит наружного уха, фурункул уха.
• Нарушение процесса свёртываемости крови.
• Заболевания сосудистой системы и нарушения давления.
• Чрезмерная эмоциональная возбудимость, судороги или мышечные спазмы.
• Возраст младше 10 лет.
• Сложные опухолевые процессы.
• Нарушения иммунитета, которые требуют первоочередного лечения.
Ингаляции при ЛОР заболеваниях
Среди современных, и эффективных методов лечения выделяется особый метод введения лекарственного компонента – ингаляции. Дыхательные пути с помощью ингалятора обрабатываются полностью, даже отдаленные участки подвергаются орошению распылённой лекарственной жидкостью. Доставка в бронхо-трахеальное дерево позволяет добиться практически мгновенного результата. Ингаляции эффективно используют в лечении фарингита, ларингита, ринита, гайморита, бронхита и других воспалительных процессов дыхательных путей. Процедура осуществляется с помощью специальных приспособлений. Всем знакомы с детства паровые ингаляции над кастрюлькой горячей воды, над горячей картошкой. Такие техники стали вытесняться более качественными аппаратными ингаляциями.
Недавно в медицинскую практику был ведён ингалятор небулайзер, который, по сути, является разновидностью всем знакомого ингалятора. Любой ингалятор обеспечивает введение лекарственного раствора в дыхательные пути. Средство находиться в парообразном состоянии, благодаря такому состоянию раствор достигается проблемной зоны и оказывает положительное воздействие на воспаленный участок. Ингалятор небулайзер представляет собой более современный прибор, способный превращать лекарственное вещество в аэрозоль. Распыленные мелкие частички вдыхаются, доставляться в самые отдаленные участки дыхательной системы. Благодаря такому свойству приходит точечное воздействие, при этом доставка вещества происходит к определённому месту. Современные ингаляторы небулайзеры имеют особенный вид, могут иметь сходные черты с игрушками. Приятный внешний вид упрощает лечение маленьких детей или слишком впечатлительных взрослых.
Ингаляции позволяют решить сразу несколько задач, улучшить дыхание и устранить воспаление тканей. При этом современный ингалятор эффективно используется при заболеваниях дыхательной системы у взрослых и детей. Отек устраняется с бронхов, голосовых связок, аденоидов, полости носа, пазух носа, евстахиевых труб. Такое воздействие позволяет предупредить серьёзные осложнения, нежелательные последствия воспалительного процесса. Ингаляции рассчитаны на длительное применение, но с мгновенным терапевтическим эффектом.
• Высокая эффективность, после первого сеанса наблюдается улучшение состояния организма. • Хронический или острый воспалительный процесс в носу (ринит). • Аллергические процессы.
• Локальное воздействие, отсутствует вероятность просочения лекарственного вещества в кровь, другие органы или системы.
• Простота в использовании.
• Универсальность применения, ингалятор может применяться для лечения различных заболеваний дыхательной системы.
• Возможность использовать различные лекарственные вещества.
• Совершенно бесшумная работа.
• Относительно небольшие размеры современных установок.
• Возможность проведения лечебных действий маленьким детям, ослабленным взрослым.
• Борьба с воспалительными процессами.
• Снижение необходимости сильнодействующих таблетированных средств.
• Тонизирование иммунной системы.
• Качественная профилактика простуд в дальнейшем.
• Нормализация работы слизистой системы.
• Улучшение микроциркуляции в крови капилляров.
• Улучшение работы лимфатической системы.
• Лечение гайморита, фронтита, синусита или другого воспалительного процесса в пазухах носа.
• Лечение заболеваний горла (ларингит, тонзиллит, ангина, аденоиды, фарингит).
• Острые простуды, ОРВИ, грипп.
• Некоторые системные заболевания, которые отражаешься на состоянии слизистой.
• Необходимость не допустить развития осложнений.
• Потребность провести безопасное лечение ребенка.
• Частые рецидивы воспалительного заболевания дыхательной системы.
• Необходимость доставить лекарственное средство к отдалённым участкам слизистой.
• Чувствительность к определённым лекарственным компонентам.
• Сердечная или легочная недостаточность.
• Гипертонические заболевания.
• Нарушения свёртываемости крови.
• Онкологические процессы.
• Кровотечения.
• Травмы области обработки.
• Заболевания, которые требуют первоочередного лечения.
Введение турунд с лекарственным веществом
После завершения обследования и становления диагноза начинается курс практических действий, лечебные действия направлены на улучшение общего самочувствия, устранение причины и симптомов заболеваний. Практические действия осуществляться при наличии показаний к тому или иному методу, поэтому самоназначение не целесообразно и в некоторых случаях может навредить. Применяют в отоларингологии метод введения турунд с лекарственным веществом в ухо, нос. Данная процедура проводиться после некоторых физиотерапевтических, очистительных, малоинвазивных действий. В последние годы метод не утратил своей актуальности, проводиться повсеместно во время лечения воспалительных инфекционных процессов. Турунды рассматриваются как эффективное действие при комплексном подходе. Чаще всего используют метод в комплексе с туалетом уха, туалетом носа, промыванием пазух носа методом кукушка. Для повышения действия лекарственных компонентов могут использовать лазерную терапию. Именно излучение лазера ускоряет процесс клеточного метаболизма, и устраняет ряд симптомов характерных для воспалительных заболеваний.
При выраженном воспалении уха, слизистой носа требуется введение турунды. Приставляют такие объекты узкие марлевые полоски, специально сложенные. Турунды имеют ширину около 5 мм и длинной до 5 см. Введение требует практики и особых умений, поэтому осуществляется в клинике специалистом. С помощью медицинского пинцета выполняется введение на необходимую глубину. Процедура проводиться аккуратно и медленно, чтобы не повредить ткани или органы. Турунды не препятствуют оттоку гноя и слизи, наоборот способствуют быстрому восстановлению. Структура объекта рыхлая, именно это позволяет скоплениям легко выходить с полости или впитываться в марлю. Подготавливают турунду непосредственно перед процедурой, медицинский работник осуществляет действие стерильными руками, с минимальным контактом. После процедуры стоит заниматься гигиеной уха или носа, следить за чистотой полости, например, закапывать специальные капли, проводить промывание.
Процедура проводиться только при наличии показаний и после обследования врачом отоларингологом. Не стоит заниматься самолечением и вводить посторонние объекты в полсти с лечебной целью. Процедура проводиться в абсолютно стерильных условиях, важно находиться в комфортной обстановке, медицинские работники обеспечивают безопасное пребывание в клинике. Для облечения введения турунды проводиться налаживание контакта с пациентом. Многим предлагают удобно расположиться на кушетке, расслабиться, выпить прохладной воды. Благодаря этой процедуре создаются условия для лучшего проникновения лекарственного вещества.
• Медицинский работник правой рукой водит турунду с помочью пинцета в полсть. Объекты держится за кончик, а левой рукой оттягивается ушная раковина. • Воспалительные процессы в ухе (наружный отит, средний отит). • Проводиться опрос на предмет аллергически реакций на лекарственные компоненты.
• Турунда вводиться осторожно, проталкивается до барабанной перепонки или конца прохода носа.
• Затем проход затыкается ватным шариком.
• При необходимости проводиться идентичная процедура со вторым ухом или ноздрей.
• По окончанию процедуры пациента опрашивают на предмет субъективных ощущений.
• Воспалительные процессы в носу (ринит, гайморит).
• Кровотечения из носа или уха.
• Выделение гнойных масс с полостей.
• Проведённые медицинские процедуры.
• Осмотр или промывание полстей.
• Необходимость постоянного или основательного воздействия на слизистые лекарственного компонента.
• Профилактика осложнений.
• Предупреждение распространения инфекционного процесса.
• Резкое ухудшение состояния организма.
• Очищение полсти уха от избытка влаги, скоплений гноя или посторонних предметов.
• Размещение пациента на кушетке, на бок вниз здоровым ухом.
• Успокаивающий разговор с пациентом.
• Осуществление процедуры.
Процедура УФО уха и зева
Справиться с заболеваниями ЛОР органов помогает не только медикаментозная терапия, эффективно используются физиотерапевтической методики воздействия на воспаленные или поврежденные ткани. Физиотерапия применяется в лечении как острых, так и хронических заболеваний. Часто прибегают к использованию метода – УФО. Этот метод основан на воздействии ультрафиолетового излучения, представляет собой аппарат, который воспроизводит невидимые глазу волны в определенном диапазоне. Качественное воздействие в зоне поражения позволяет высвободить биологически активные частицы, активизировать работу гистаминов и других элементов. Происходит резкое ускорение кровотока, усиленное снабжение кислородом обработанного участка. Процесс перемещения лейкоцитов в очаг воспаления позволяет качественно побороть инфекцию, ускорить регенерацию и снизить проявление симптоматики заболевания.
Только врач отоларинголог может назначить УФО ЛОР органов при наличии показаний и отсутствии противопоказаний. Существует множество состояний, когда специалист может назначить УФО горла, носа или уха. Такие состояния четко регламентированы и целесообразность использования метода рассматривается индивидуально. Часто физиотерапевтические методы сопровождаются вспомогательными действиями, например, используется промывание пазух носа «кукушка» или промывание лакун миндалин. Каждому пациенту разрабатывается индивидуальная схема лечения, большинству пациентов назначается курс 5-15 процедур. Проводиться обработка ультрафиолетом каждый день или через день, все зависит от течения заболевания. Для закрепления результата назначается курс иммуностимуляции с помощью правильного питания, физических нагрузок, витаминных комплексов.
В ходе процедуры используется специальный тубус (специально разработанная лампа), который позволяет проводить локальную обработку. Тубусы бывают разной формы и диаметра. Лампа прогревается несколько минут, затем проводиться стабилизация и настройка уровня обработки. Сначала обработка длиться несколько минут, длительность сеанса увеличиваться постепенно (на несколько минут за каждый сеанс). После процедуры стоит отдохнуть в течение получаса и не сталкиваться с источниками инфекции.
• Устранение воспалительного процесса. • Ангина в первые дни катаральной формы, когда не возникла повышенная температура тела и налет гноя на миндалинах. • Наличие опухолевых образований злокачественной природы.
• Снятие болезненного синдрома.
• Ускорение процесса регенерации, быстрое восстановление после травм и повреждений системы.
• Качественное бактерицидное действие, происходит уничтожение патологической микрофлоры в очаге, на поверхности раны, в глубоких тканях.
• Нормализация обменного процесса, восстанавливается формирование белков, улучшается работа липидной системы.
• Ускоренный синтез витамина Д, который мало вырабатывается в зимнее время и может провоцировать увеличение частоты развития респираторных заболеваний у детей.
• Восстановительный период после исчезновения симптомов тонзиллита и ангины.
• Гайморит и другие виды синуситов до скопления гноя в пазухах носа.
• Этап выздоровления после синуситов, после устранения гноя с пазух носа, проводиться с целью заживления.
• Аденоиды у детей для дезинфекции слизистой, предупреждает воспаление и отечность тканей.
• Насморк (ринит) бактериальной природы на всех этапах.
• Заболевания уха, например, средний отит негнойного типа, метод позволяет справиться с инфекцией и предупредить воспаление.
• Фарингит (воспаление задней станки горла) любого течения и любой стадии.
• Ранее принесённое инфекционное заболевание с противопоказанием использования ультрафиолета или течение инфекционного заболевания в острой форме, часто противопоказаний являются аутоиммунные процессы.
• Повышенная чувствительность к ультрафиолетовому излучению.
• Нарушения свёртываемости крови.
• Заболевания суставов (повышенная ломкость стенок суставов).
• Высокая температура, интоксикация и лихорадка.
• Образование на слизистых, пазухах или полостях гнойных скоплений.
• Нарушения работы желудочно-кишечного тракта.
• Заболевания легких в строй фазе.
• Общие тяжелые состояния, которые требуют первоочередного лечения.
Процедура промывание лакун небных миндалин

Методы лечения заболеваний горла разняться, отличия зависит от места локализации процесса. Поражение лакун небных миндалин требует особого подхода связанного с уничтожением патологической микрофлоры и очищением мест скоплений. Существуют уникальные органы, созданные особой лимфоидной тканью, приставляют собой образование – миндалины. Это обекты различной формы, самые маленькие из которых – небные. Сверху небные миндалины представлены рыхлой тканью, имеют большое количество маленьких впадин, известных как лакуны. Непосрественно в лакунах происходят различные воспалительные и гнойные процессы. При тонзиллите впадины засоряются частичками отмерших тканей, оболочками уничтоженных бактерий, иммунных клеток. Процедура промывания миндалин позволяет очистить специфические углубления, удалить гнойные образования (пробки лакун миндалин) и качественно провести лечебные действия против хронического тонзиллита. Спровоцируют патологический процесс различные инфекционные заболевания. Частые простуды, ринит, аллергические реакции, заболевания зубов, ОРВИ, грипп – следствие наличия в лакунах паразитов, но также эти заболевания могут провоцировать проникновение в лакуны патологической микрофлоры. Инфекция может жить в лакунах миндалин, других рыхлых участках слизистой системы длительное время и не проявляться острой симптоматикой. Инфекции проявляются только при сниженном иммунитете, когда организм максимально ослаблен и не может справиться с быстрым размножением болезнетворного организма. Хроническое течение тонзиллита и длительное пребывание микроорганизмов в миндалинах часто негативно отражается на общем самочувствии. Наблюдается значительное снижение физической активности, изменяется возможность сосредотачиваться, воспринимать новую информацию. Стоит отметить, что наличие в лакунах инфекции у детей негативно сказывается на всем организме. Именно дети страдают от осложнений инфекционных заболеваний ЛОР органов, часто сталкиваются с заражением патологической микрофлорой сердца, суставов, почек, легких, мозга и прочих органов.
Системные антибактериальные средство, способные уничтожить патологическую микрофлору, растворить и вывести с организма токсины, продукты распада жизнедеятельности бактерий. Но при вялотекущем процессе и при огромных скоплениях в лакунах, медикаментозная терапия не может быть единственным методом. Параллельно проводиться промывание лакун небных миндалин. Качественное очищение глотки позволяет устранить боль, жар, усталость.
Промывание лакун миндалин проводится двумя способами: промывание с помощью шприца и вакуумным методом. Промывание миндалин с помощью шрица (ручной метод) имеет огромную популярность, используется в медицинской практике часто. Этот метод включается в стандартный визит к ЛОР врачу, позволяет избавиться от надоедливых симптомов хронического тонзиллита. Проводится с помощью большого медицинского шприца с тупой иглой или канюлей на конце. Проводиться промывание каждой лакуны отдельно, под напором давления жидкости происходит вымывание, выталкивание пробок с лакун. Метод не позволяет промывать глубокие миндалины, очистить извилистые пустоты. Использование ручного метода при глубоких скоплениях провоцирует вдавливание глубоких тканей вглубь структуры. Некоторые резкие движения врача отоларинголога провоцируют повреждение миндалин, после чего, на ткани образуется рубец, происходит осложнённое течение заболевания. Промывание миндали вакуумным методом считается более эффективным. К гланде прикладывать специальную насадку, аппарат проводит размягчение гнойного скопления и выводит пробки с глубоких, самых мелких лакун. В то же время происходит подача лекарственной жидкости в лакуны миндалин, проводится манипуляция воспаленных тканей и уничтожение патологической микрофлоры. После процедуры на гланды наносят специальную мазь для предупреждения воспаления, микроповреждения тканей. Стоит отметить, что метод имеет противопоказания, с которыми знакомит медицинский работник во время подбора оптимального подхода к промыванию.
Наличие гнойных скоплений в лакунах миндалин – это основное показание к проведению очистительных процедур. Механическим путем, методом сдавливания или массажа миндалин невозможно удалить плотные пробки миндалин. Лакуны миндалин довольно извилистые, разного диаметра, пронизывают всю ткань органа. Механическое воздействие на миндалины может спровоцировать травмы лимфоидной ткани, нарушение работы местного иммунитета, усиливает процесс воспаления. Классическая схема лечения не позволяет побороть быстро и качественно патологическую микрофлору, уничтожить инфекцию в миндалинах. При воспалении миндалин требуется местное антибактериальное и очистительное воздействие. Очистить глотку можно промывание антисептическими растворами, но для достижения максимального результата стоит обратить сниманием на процедуру – промывание лакун у детей.
• После первого курса промываний поверхности миндалин выравниваются.
• Снижается выраженность симптомов хронического течения тонзиллита.
• Происходит уменьшение лимфатических узлов.
• Повышается интеллектуальная активность, слабость становиться редким явлением, возвращается физическая активность.
• Исчезают головные боли.
• Восстанавливается состояние горла.
• Исчезают боли в горле.
• Происходит улучшение общего состояния организма (снижается вероятность развития артрита, нефрита, поражения сердечной мышцы).
• Частые промывания миндалин позволяют спасти миндалины от удаления.
• Повышение сопротивляемости организма инфекционным заболеваниям.
• Восстановление нормального настроения.
• Улучшение процесса глотания после первой процедуры.
• Нормализация температуры тела.
• Повышение общего иммунитета.
• Промывание гланд не проводится, если накопление пробок локальное, только в некоторых частях гланд.
• Когда не подтверждён диагноз хронически тонзиллит, ведь скопление клеток в миндалинах иногда происходит через процессы не связанные с воспалением тканей.
• Медленное, но стабильное естественное очищение миндалин.
• Течение острого фарингита.
• Ангина до недели после выздоровления.
• Опухолевые заболевания злокачественного течения.
• Заболевания сердца в острой или хронической форме.
• Заболевания сосудистой системы различной этиологии и партеногенеза.
• Заболевания легких в острой форме.
• Некоторые патологии сетчатки.
• Особенные состояния организма женщины, связанные с деторождением.
• Неврологические заболевания.
• Слишком ранний возраст.
• Постановка диагноза хронически тонзиллит.
• Образование на тканях миндалин белых точек.
• Образование белой пленки на миндалинах или по всей ротовой полсти (когда заболевание вызвано грибковой инфекцией или особыми формами ангины).
• Болезненный синдром во время глотания, разговоров или дыхания.
• Распространение инфекционного очага на соседствующие ткани или органы, отдаленные от места локализации инфекции.
• Чрезмерно сниженный иммунитет.
• Частые заражения респираторными заболеваниями.
• Плохое общее самочувствие.
• Снижение физической активности.
• Повышение температуры тела.
• Длительный постельный режим.
Аудиометрия
Аудиометрия – современный метод диагностики нарушений работы слухового аппарата, позволяет определить любые нарушения органов слуха с помощью безопасной тактики. Аудиометрия сборный термин, который объединяет несколько направлений исследований, метод нацелен на один результат – оценку качества слуха. Метод используется широко у отоларингологии для диагностики ЛОР заболеваний уха детей и взрослых. Благодаря аудиометрии проводиться оценка остроты слуха, выявляются нарушения всех отделов уха, проводится оценка патологического процесса, с помощью метода определяются необходимые дальнейшие действия. Перед назначением терапевтических действий важно провести качественную диагностику. От точности диагностики зависит результат лечения, скорость выздоровления и дальнейшее состояние слуха.
Аудиометрия проводиться в клинических условиях. Во время процедуры проводится оценка индивидуальной чувствительности к звуковым волнам различной частоты. Диагностика проводится врачом отоларингологом при наличии показаний. Проводить аудиометрию важно на начальных стадиях, когда симптоматика не острая и только проявляется. Обращаться в ЛОР клинику необходимо, когда начали наблюдаться нарушения слуха, запущенные формы заболеваний уха требуют сложного и длительного лечения. Помните, аудиометрия уха позволяет выявить даже малейшие отклонения от нормы, проводиться в комфортном режиме и хорошо переноситься пациентами.
Выделяют несколько видов аудиометрии: тональную, речевую, компьютерную. Каждый вид аудиометрии слуха требует отдельного рассмотрения и может использоваться комплексно или как одиночный метод диагностики. Речевая аудиометрия позволяет оценить индивидуальную чувствительность к звуковым волам. Метод считается элементарным, легко осуществляется, довольно результативным. Проводиться с помощью разговорной речи, шепота и более громкого разговора. Восприятие речи зависит не только от четкости слуха, но и от качества восприятия звуковых волн через уровень развития, насыщенность словарного запаса. Простые речевые обороты, короткие предложения, воспринимаются лучше, чем отдельные слова. Часто в ходе диагностики используются одно складные слова или простые словосочетания. Тональная аудиометрия позволяет оценить порог чувствительности звуковых волн различной частоты. В ходе исследования использует диапазон восприятия от 125 до 8000 Гц. Врач определяет минимальный порог слышимости испытуемого, который определяет порог дискомфорта, часто индивидуальный для каждого пациента. Метод проводиться с помощью специального аудиометра, специальных наушников и аппарат создания звукового сигнала. Испытуемый нажимает кнопки в ответ на звуковые сигналы (условие нажатия кнопок – слышимость или не слышимость звука). Дети хорошо переносят данное исследование, ведь оно может проводиться в форме забавной игры. Результаты метода позволяют увидеть данные в виде аудиограммы (графического изображения) – информация слуха пациента в соотношении полученных данных и нормы. Компьютерная аудиометрия наиболее объективные метод исследования слуха. Процедура не требует от испытуемого активного участия. С помощью специального прибора проводиться автоматическая оценка слуха, исследование проводиться у детей, младенцев и престарелых людей. Проходит исследование по специальной схеме, в ухо пациента подаются звуковые сигналы различной частоты. Электроды компьютерной системы реагируют на сигналы мозга, и полученный результат проводится в аудиограмму. Исследование проводится в состояния сна, под контролем работников клиники. Специальные датчики прикрепляются в активные зоны, для максимально точного результата исследования. Созданную аудиограмму тщательно изучают врачи в ходе разработки схемы лечения, график сравнивается с нормальным состояние слуха, и выявляются нарушения, скачки изменения качества восприятия слуха. Результаты позволяет судить о причине нарушения слуха, часто причиной нарушения слуха служит отит, отосклероз или неврит слухового нерва.
Метод аудиометрия слуха не имеет строгих противопоказаний к использованию. Метод назначается пациентам разного возраста с учетом проявления клинической картины, особенностей течения инфекционного заболевания и состояния всего организма. Пациенты любого возраста (даже дети) могут проходить аудиометрию и получить качественную оценку слуха. Для проведения аудиометрии не используются инъекции, медикаментозные средства и прочие вспомогательные средства, которые отображаются на состоянии организма, требуют введения в кровь. Занимает изучение слуха приблизительно 30 минут, может проводиться в удобное время для пациента, предварительно обговоренное с лечащим врачом.
• Головные боли, шумы в голове. • Острое или хроническое течение тугоухости. • Определить восприятие устной речи, восприятия звуков (речевая аудиометрия).
• Боли в ухе.
• Шумы в ухе или ушах.
• Боли в области уха.
• Неприятные ощущения в ухе.
• Снижение качества слуха.
• Подозрение или симптомы инфекционных заболеваний уха, воспалительных процессов уха.
• Боли в височной области.
• Ощущение давления в ушах.
• Изменение восприятия речи, скорости восприятия звуков.
• Изменение качества восприятия слуха один или обоими ушами.
• Нарушение координации, работы вестибулярного аппарата.
• Воспалительные изменения любого отдела системы уха, в частности воспалительный процесс среднего уха – острый или хронический отит.
• Течение отосклероза.
• Течение неврита слухового нерва.
• Коррекция слуха и подбор слухового аппарата при нарушениях слуха.
• Оценка качества проведённого лечения ЛОР заболеваний уха.
• Выявить нарушения слуха различной этиологии и партеногенеза.
• Провести тональную пороговую аудиометрию с помощью специальной инструментальной базы.
• Провести исследования слуховой активности.
АБСЦЕСС ЛОР ОРГАНОВ РАЗНОЙ ЭТИОЛОГИИ
Абсцесс ЛОР органов – актуальная тема для рассмотрения, не теряет своей актуальности через большую вероятность развития заболеваний органов системы ухо-горло-нос и развития осложнений острых процессов. С проблемой острого гнойного патологического процесса обращаются пациенты в клинику. Заболевания принимают хроническое течение, через длительное воспаление тканей через резистентность штаммов микроорганизмов возбудителей. Длительное отсутствие лечение увеличивает вероятность развития гнойного процесса, развития опасных для жизни осложнений. Рассмотрение гнойных процессов наряду с острым течением инфекционных заболеваний имеет большое значение для отоларингологии и всей медицины. Врач отоларинголог рассматривает проблему в целом, определяет причины, последствия и сопутствующие нарушения.
• Сниженный иммунитет длительным течением инфекционного заболевания связанного или не связанного с ЛОР органами. • Повышение температуры тела.
• Хронические заболевания органов и систем.
• Острое течение заболеваний ЛОР органов: бронхит, синусит, тонзиллит, аденоиды, отит, ринит, гайморит, фронтит и прочие.
• Неправильное, не полноценное питание и отражение на функции регенерации.
• Использование некорректных медицинских средств во время лечения или с целью профилактики.
• Несоблюдение правил личной гигиены.
• Некачественное медицинское лечение или не соблюдение предписаний лечащего врача.
• Неточная диагностика и как результат неправильное лечение.
• Отсутствие профилактики хронических патологий системы ухо-горло-нос.
• Игнорирование симптомов острого течения ЛОР инфекций.
• Отказ от медицинского лечения, использование только народных средств (стоит отметить, народное лечение имеет место в терапии при наличии показаний и отсутствии противопоказаний, так нагноение является противопоказанием к использованию любых прогревающих методов лечения).
• Головные боли.
• Общее недомогание, озноб, боли в суставах, мышечные боли, слабость, плохое настроение.
• Боль в области поражения (боли в носу, ушах, горле).
• Отечность пораженных тканей, изменение состояния кожного покрова, кожа становиться тонкой, чувствительной воспаленной.
• Выделение гноя из носа, уха или миндалин.
• Чувство распирания пораженной зоны.
• Ощущение постороннего предмета в зоне поражения.
• Нарушение работы желудочно-кишечного тракта.
• Нарушение слуха, запаха и ощущения вкуса.
• Заложенность уха, носа.
• Скопление большого количества мокроты в горле.
• Образование белой пленки на лакунах или всей ротовой полости.
• Звон в ушах при отите.
Хронические воспалительные заболевания ЛОР органов требуют постоянного контроля, качественных профилактических мероприятий. Врач ЛОР наблюдает пациентов с частыми острыми процессами, рекомендует периодически проходить профилактические осмотры. Синуситы, отит, воспаление миндалин представляют угрозу для здоровья, всегда отражаются на самочувствии и на социальной активности. Абсцесс воспаленных пазух при синусите может происходить спонтанно или являются причиной отсутствия корректного лечения. Нагноение провоцирует резкое распространение инфекции на соседние ткани, системно по крови. Нередко гнойный процесс становиться причиной инфицирования почек, сердца, легких, мозга, суставов или лимфатических улов шеи.
Патологические состояния верхних дыхательных путей не редкостные заболевания, поражают разные слои населения, возникают у маленьких детей, зрелых людей или людей пожилого возраста. Существуют характерные признаки острого течения синусита, гайморита, фронтита и ринита, отита, аденоидов, которые указывают на начало патологического процесса. Главным образом происходит изменение дыхания через нос, увеличивается секреция слизистой носа, горла, уха, происходит нарушение слуха, запаха, вкуса и изменяется температура тела. Выделение гнойной массы через нос, боли в области ушей, глаз, носа, горла, скопление мокрот в горле и высокая температура тела – знак, что начался острый гнойный процесс. Если симптомы гнойного синусита, гнойного отита или гнойного заболевания горла имеют место, то стоит обратиться в ЛОР клинику.
Особое место среди гнойных воспалительных заболеваний ЛОР органов занимает гайморит. Тяжёлые острые инфекционные формы этого заболевания требуют качественного антибактериального лечения. При необходимости проводятся различные физиотерапевтические процедуры и используются методы по укреплению иммунитета. Острота симптоматики и вероятность развития гнойного осложнения зависит от стойкости инфекции, чувствительности инфекции к используемым лекарственным средствам. Часто осложнения возникает через бесконтрольное использование сильнодействующих, сосудорасширяющих и других средств. Лекарственные средства должен назначать врач отоларинголог основываясь на результатах дифференциальной диагностики. Назначенное лечение прерывать не стоит, при нагноении заметное улучшение наступает не сразу, положительный результат наблюдается после нескольких очистительных процедур и через несколько дней медикаментозной терапии.
При гнойном гайморите используют метод промывания пазух носа «кукушка». Проводятся очистительные процедуры ходов носа, паху носа и горла. При образовании гноя в лакунах миндалин проводится промывание миндалин физраствором. Очищение позволяет мгновенно урегулировать температуру тела, улучшить состояние тканей горла.
Для закрепления результата используют ингаляции горла, спреи для горла и растворы для промывания горла. Гнойный отит требует качественной и часто длительной терапии. При необходимости проводится промывание уха, прокол барабанной перепонки для выведения скоплений гноя. В полость уха вводиться тампон, смоченный в антисептической жидкости. Любой гнойный воспалительный процесс требует терапии по уничтожению инфекции, восстановлении нормальной работы органа.
Доброкачественные образования ЛОР органов
Всегда существует вероятность патологического деления клеток, образования на слизистых оболочках патологических уплотнений. Помимо полипов, фурункулов и аналогичных образований в носовой, ротовой, ушной полости могут возникать доброкачественные образования, связанные с вирусом папилломы человека. Этот вирус провоцирует образование на кожном покрове специфические папилломы. Образование папилломы осложняют жизнь человека, происходит нарушение эстетичности покровов, наблюдается дискомфорт. При подозрении на папилломы ЛОР органов стоит обратиться в ЛОР клинику. Своевременная диагностика, удаление папиллом носа, горла позволяет сохранить здоровье. Занимается лечением, диагностикой и профилактикой образований ЛОР органов врач отоларинголог. Кабинет врача отоларинголога оснащён всей необходимой техникой, где проводятся лабораторные и инструментальные методы диагностики, приметаются различные методы лечения. При необходимости врач ЛОР проводит такие методы обследования: отоскопия, фарингоскопия, ларингоскопия, риноскопия и прочие эндоскопические методы исследования. В обязательном порядке проводят исследования крови, бакпосев, соскоб на онкомаркеры. При выявлении папиллом важно провести гистологическое исследование. Ведь папилломы относятся к доброкачественным образованиям с возможностью злокачественного преобразования.
• Образование нехарактерного уплотнения на слизистой оболочке. • Резкое снижение иммунитета.
• Нарушение процесса глотания, возникают боли или неприятные ощущения во время употребления пищи, заглатывании слюны.
• Нарушение дыхания.
• Изменение состояния слизистого покрова в месте локализации.
• Нарушение проходимости полостей при множественном образовании.
• Параллельное течение инфекционного заболевания с индивидуальной симптоматикой (например, симптомы гриппа или простуды).
• Травмы кожного покрова, незначительное крововыделение.
• Носовые кровотечения.
• Чувствительность кожного покрова в месте локализации.
• Преобразование папилломы в злокачественное образование (редкий симптом).
• Уплотнение кожного покрова под папилломой.
• Неприятные эмоциональные ощущения после выявления образований.
• Отсутствие питательных резервов в организме.
• Неправильное питание (частые или строгие диеты).
• Вредные привычки, курение снижает иммунитет организма, повышает вероятность инфекционных заболеваний в несколько раз, также негативно сказывается чрезмерное употребление алкогольных изделий.
• Травмы кожного покрова, гематомы, неправильно проведенные хирургические процедуры.
• Возрастные изменения кожного покрова, иммунитета организма или состояния слизистой оболочки.
• Аномалии строения ЛОР органов.
• Наличие эндокринных заболеваний.
• Нарушение регенерации клеток слизистых оболочек.
• Длительное течение ЛОР органов.
• Аллергические изменения в организме.
• Химические повреждения кожного покрова.
• Обморожение или воздействие высоких температур.
Выявить патологические образования гортани, носа или уха довольно просто, возникает характерная клиническая картина, в большинстве случаев новообразования просматриваются во время визуального осмотра. Папилломы гортани, носа и уха представляют собой маленькие круглые наросты, которые напоминают по форме цветную капусту. Наросты часто проявляются множественно, густо покрывают слизистую оболочке, нарушая естественные функции органов. Папилломы могут образовываться на любых слизистых покровах организма, часто наблюдаются на кожном покрове.
Длительное время симптоматика новообразований не проявляться, симптомы становятся острыми после увеличения отдельных папиллом, а именно, после увеличение давления на кожный покров и мягкие ткани. Чаще всего образуются в ротовой полсти, нарастают на язычке миндалин, на нёбных миндалинах, на стенках гортани, на небе.
Вирус папилломы человека может не проявляться и длительно не провоцирует образование папиллом. Возникают образования на слизистой оболочке после снижения иммунитета, повреждения кожного покрова механическими действиями, инфекциями или химическими реагентами. Удалить папилломы горла, носа, уха можно различными способами, используют лазер, криодеструкцию, волновую терапию или классическую хирургию. Используют специальные инструменты, после проводиться иммуноукрепляющая терапия, которая позволяет предупредить повторное образование. Проводится коррекция питания, назначаются витаминные комплексы, рекомендуется проводить много времени на свежем воздухе, заниматься физкультурой и своевременно лечить инфекционные заболевания. Если заниматься укреплением иммунитета, то вирусные и бактериальные заболевания не будут проявляться, вероятность возникновения папиллом полости носа, уха, горла снизится к минимуму.
Своевременное лечение папиллом носа, горла, уха позволят избежать неприятных симптомов и существенно облегчить жизнь пациента. Симптоматика исчезает сразу после устранения образования, очищения слизистой и восстановления проходимости полостей. Важно следить за состоянием ЛОР органов, кожного покрова возле носа, уха, рта. Состояние органов слуха, дыхания играют важную роль, обеспечивают организм кислородом, пищей и информацией с окружающей среды. Даже папилломы могут негативно отразиться на работе системы и спровоцировать сложные патологические процессы.